膝関節のしくみ
膝関節は大腿骨、脛骨、膝蓋骨から構成されている関節です。大腿骨、脛骨、膝蓋骨の表面は弾力性のある軟骨におおわれています。軟骨があることによって、膝関節がスムーズに動くようになり、体重がかかった時の衝撃を緩和するクッションの役目をもっています。
また、膝関節には関節を安定化させるために4本の靭帯があり、外側側副靭帯、内側側副靭帯、前十字靭帯、後十字靭帯がついています。また、脛骨には外側と内側に半月板というクッションがあります。膝関節を曲げ伸ばしするために、大腿四頭筋、大腿二頭筋、ハムストリングなどの筋肉がついています。
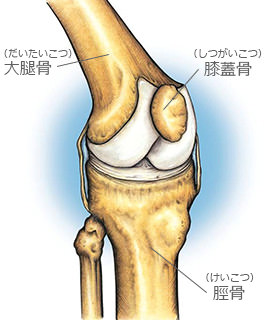
膝関節の構造
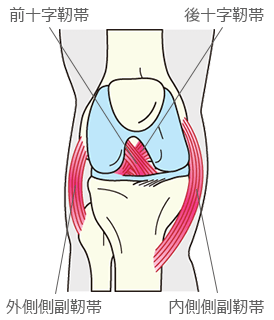
股関節を支える靭帯(右脚)
膝関節の病気
膝関節の代表的な病気には、変形性膝関節症、関節リウマチ、特発性膝骨壊死などがあります。また、怪我などによる発生する半月板損傷、靭帯損傷などもあります。
変形性膝関節症
膝関節が痛くなる代表的な病気です。膝関節の軟骨が、加齢による摩耗や怪我による軟骨損傷によって、長期間かけて徐々にすり減っていくことが原因です。一度損傷した軟骨は、回復しないため、痛みが徐々に増加する傾向にあります。また、脚が「O脚」になると膝の内側に負担がかかり、痛みが生じやすくなります。50歳~60歳くらいから発症し始め、女性のほうが男性よりなりやすく、国内では、約1000万人もの方が変形性膝関節症に悩まされていると言われています。
変形性膝関節症には様々な治療方法がありますが、まず日常生活指導、運動療法、装具療法、薬物治療などの保存療法を行います。しかし、変形性膝関節症の状態によっては早期に手術が必要になる場合があり、骨切り術や人工膝関節全置換術を行います。
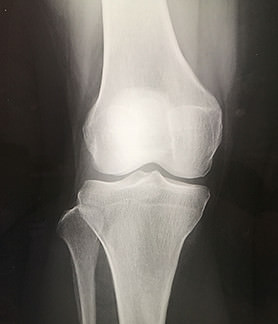
正常な膝関節
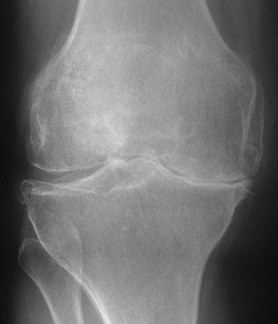
変形性膝関節症
保存療法
膝関節に無理な負担をかけないことがとても大切です。床にすわる、布団に寝るなどの和式生活よりも、ベッド・椅子・洋式トイレなどを使用する洋式生活が望ましく、膝関節に負担がかかる激しい運動、重労働、長時間の立位、正座などはなるべく避けるようにしてください。靴は、ハイヒールや、底の硬いサンダルは避け、なるべくクッション性のあるスニーカーを履くようにして下さい。
体重管理も非常に重要です。体重が重ければ重いほど、それだけ膝関節にかかる負担が増えるためです。適正な体重を保つようすることが大切です。
歩くときに痛みが出る場合には、杖を使用することで膝関節にかかる負担を軽くすることができます。杖は痛い膝関節と逆の手に持って使用します。右膝関節が痛い場合には左手に持ち、左膝関節が痛い場合には右手に持って、使用します。痛い足が地面に着く時に、杖を一緒につきます。また、足底板やサポーターなどを使用することによって、膝関節にかかる負担を減らす方法もあります。
運動療法
運動療法も非常に大切です。膝関節周囲のストレッチ、筋力訓練をすることで、変形性膝関節症の進行を遅らせる効果があります。ただし、やりすぎは禁物です。変形性膝関節症が悪化してしまう場合があります。無理のない範囲で行うようにしてください。
薬物療法
薬物療法も効果的です。膝関節の痛みが強い時は、消炎鎮痛剤、ヒアルロン酸注射などで対処します。鎮痛目的で使われますが、あくまで対症療法ですので、変形性膝関節症が治るわけではありません。しかも、消炎鎮痛剤を長期に内服することにより胃腸障害や肝臓・腎臓障害などの副作用を引き起こす危険性があり、また痛みがとれて無理をすると逆に変形性膝関節症が進行してしまいます。薬物療法では薬を適切に使用することがとても重要です。
手術療法
変形性膝関節症では、保存療法を行っても膝関節痛が軽減しない場合や、病状がかなり進行している場合などには手術を検討します。手術を行うかどうかは膝関節痛の程度、日常生活の不便さ、年齢、仕事の内容など、さまざまな要素を考慮して決定します。膝関節痛のために日常生活でどれだけ支障をきたしているかということが、手術を決定するうえで最も重要な要素になります。
変形性膝関節症の手術方法には、大きく分けて自分の関節を温存する関節温存手術(骨切り術)と関節を人工のものに変える人工膝関節全置換術、人工膝関節片側置換術があります。
当院の人工膝関節置換術
当院の術式を詳しくご案内いたします
人工膝関節全置換術とは、すり減った軟骨と傷んだ骨と半月板を切除して金属やプラスチックでできた人工の関節に置き換える手術です。
人工膝関節は金属製の大腿骨コンポーネント、脛骨コンポーネント、プラスチックでできたベアリングがはまるようになっています。人工膝関節によって滑らかな膝関節の動きが再現できます。痛みの原因となるすり減った軟骨と傷んだ骨が人工物に置き換えられて痛みがなくなることで、日常の動作が楽になることが期待できます。
最新の人工膝関節では、人工関節自体の性能が以前と比べ格段に良くなっていることにより耐久性が改善され、20~30年以上機能することが予想されています。また、人工膝関節全置換術に年齢制限はなく、高齢であっても体力さえあれば年齢が90代でも手術を受けることは可能です。

疾患のある膝関節

骨の損傷面を取り除く

代わりの人工関節を固定
人工膝関節置換術|
内側広筋を切らないアプローチ(Subvastus approach)
人工膝関節置換術の中でも、当院では高度技術を要する内側広筋を切らないアプローチを用いています。一般的に行われている内側広筋を切開する方法と比べて、術後の疼痛が少なく、回復が早いという利点があります。この高度なアプローチ方法の詳細についてご紹介します。
筋肉を温存させる高度な人工膝関節置換術
人工膝関節置換術とは、膝関節の痛みを改善させるため、すり減った軟骨と痛んだ膝関節を取り除き、金属やポリエチレンでできた人工膝関節へ置き換える手術です。
現在、人工膝関節置換術を行う際に15㎝以上の皮膚切開を行っている医師も少なくありません。また一般的な手術のアプローチでは、内側広筋を切開する(Medial parapatellar approach)がよく用いられていますが、大きな視野が確保しやすく比較的手技が簡単であるという利点がある一方で、身体へ大きな負担がかかってしまうという欠点があります。
当院では、術中だけでなく患者さんの術後の状態を第一に考え、出来る限り筋肉にダメージを与えずに手術を行うことを最優先課題としています。そのため、小切開で手術を行うことを重視し、わずか約10㎝※の皮膚切開で、内側広筋を切らないアプローチ(Subvastus approach)を用いて、高度な人工膝関節置換術を行っています。
※3D4medical を引用

内側広筋を切らないアプローチ
(Subvastus approach)
筋肉を温存して行う手術
(赤い線が切開線)
※脚の形状により皮膚切開の長さは変わります。

内側広筋を切開するアプローチ
Medial parapatellar approach)
筋肉を切開して行う手術
(黒い線が切開線)
※脚の形状により皮膚切開の長さは変わります。
痛みを緩和させる術後の疼痛コントロール
人工膝関節置換術は、整形外科手術の中でも術後の痛みが強い手術のひとつと言われており、術後の疼痛コントロールが非常に重要です。術後の痛みがコントロールされない場合、術後疼痛症候群という慢性痛が残ってしまう場合があるため、Multimodal pain management(関節周囲カクテル注射、硬膜外麻酔、神経ブロック、他剤内服薬等)といわれる様々な方法を用いて痛みをコントロールしています。
リハビリの影響を考慮し術後の腫脹予防を徹底
手術後は、膝関節の腫れが非常に出やすくなります。腫れが強くなればなるほど、膝関節を曲げることが困難になり、痛みが強くなります。腫れの状態がその後のリハビリの状態を左右するため、術後にアイシングシステムという冷却装置を用いて、しっかりと患部を冷却するのと同時に、膝蓋上嚢(おさらの骨の上の部分)を確実に圧迫することで膝関節の腫れを予防しています。
患者さんの負担軽減を重視し1回で両膝手術も対応可能に
両脚の膝関節の変形が強い場合には、片膝だけを手術しても、もう一方の膝に変形や痛みが残り、最終的に両膝の手術を行う可能性が高くなります。手術と入院を2回行うことは、身体的・経済的にも患者さんの大きな負担となるため、症状に応じて1回の手術と入院で、両膝の人工膝関節置換術を行っています。また、リハビリを行う際にも片膝ずつ手術を行う場合に比べて、リハビリの合計期間がかなり短縮できるのという大きな利点があります。
人工膝関節置換術の利点
- 膝関節の痛みが著しく改善する。
- 手術の翌日から立位、歩行練習を行うことが可能である。
- 膝関節の動きが改善する。
- 日常生活レベルが改善し、活動範囲が拡大する。
人工膝関節片側置換術について
膝関節全体を人工関節に置き換える全置換術に対し、片側置換術は、膝関節の傷んでいる部分だけを人工関節に置き換える手術で、関節の片側の軟骨のみがすり減っていて反対側の軟骨が残っている場合や、変形性膝関節症の比較的初期の方が対象になります。片側置換術では通常の人工関節に比べ約半分の大きさの人工関節を用いるため、一般的に皮膚の切開や骨の切除量が少なくなります。

全置換術

部分置換術
人工膝関節片側置換術の適用の目安
- 膝の動きが保たれている
- O脚やX脚の程度が軽い
- 膝の内側もしくは外側のみが痛い
- 関節リウマチではない
- 高度の肥満ではない
- 膝の靭帯には異常がない
人工膝関節置換術における主な合併症
- 出血
必要に応じて、手術前から患者さんご自身の血液をあらかじめ貯めておき、手術時に体内に戻します(自己血輸血)。 - 感染症
細菌感染を起こした場合には、再手術の可能性があります。 - 人工関節のゆるみ、摩耗
時間の経過と共に、人工関節のゆるみが生じる可能性があります。場合によっては人工関節の入れ替えが必要になるかもしれません。 - 深部静脈血栓症、肺血栓塞栓症
下肢の静脈に血の塊(血栓)ができて血管をふさいでしまうことがあります(深部静脈血栓症)。血栓が何かの拍子にはがれて、血流に乗って肺まで到達し、肺の血管をふさいでしまうのが肺血栓塞栓症です。肺の血管がふさがると、血液ガスの交換がうまくおこなわれず、呼吸困難や胸の痛みを感じるようになります。まれに命を脅かす重篤な症状を引き起こす可能性があります。 - 神経障害
術後神経の障害に伴う痺れ、感覚障害が起こる場合があります。
【執筆】塗山正宏 医師
世田谷人工関節・脊椎クリニック
日本整形外科学会認定整形外科専門医


