首や肩甲骨、腕の痛みなどを引き起こす頸椎椎間板ヘルニアは、30〜50代に多く発症するといわれる疾患です。放置すると手足のしびれなどが生じ、QOLが著しく低下することもあるため適切な治療が必要です。症状や治療の概要、日常生活における注意点などを詳しく解説します。

目次
- 頸椎椎間板ヘルニアとはどのような疾患なのか
- 頸椎椎間板ヘルニアの注意が必要な症状とは
- 頸椎椎間板ヘルニアの原因と発症する人に共通する特徴
- 頸椎椎間板ヘルニアの検査と診断基準
- 保存療法と手術療法、どちらを選択すべきか
- 頸椎椎間板ヘルニアを悪化させないために日常生活でやってはいけないこと
頸椎椎間板ヘルニアとはどのような疾患なのか
頸椎椎間板ヘルニアとは椎間板が破綻し、飛び出した内容物が脊髄や神経根を圧迫することによって、さまざまな症状を発生させる疾患のことをいいます。(*1)

頸椎とは人間の脊椎(せぼね)の一部であり、首の部分に位置する7つの骨のことをいいます。
人間の脊椎は、頭蓋骨のすぐ下から尾骨に至るまでつながっていて、椎骨という骨が椎間板を挟むようにして連なっています。
脊椎は場所により名称が異なり、頭蓋骨のすぐ下から「頸椎」「胸椎」「腰椎」と分類され、頸椎は7個、胸椎は12個、腰椎は5個の椎骨で構成されています。
その椎骨と椎骨をつなぐ椎間板は、いわばクッションの役割を果たしており、骨と骨がぶつかったときの衝撃を吸収しています。
椎間板の中央には「髄核」というゼリー状の柔らかい組織があり、それを丈夫なコラーゲン線維が取り囲む構造になっていますが、加齢などの原因によってこの椎間板が変性すると、髄核の一部が飛び出して神経を圧迫し、さまざまな症状を引き起こしてしまいます。
これが「頸椎椎間板ヘルニア」です。
ちなみにヘルニアとは、内容物が飛び出した状態のことをいい、頸椎椎間板ヘルニアと同様の病気で、「腰椎椎間板ヘルニア」という疾患もあります。
これは文字通り、腰椎の椎間板でヘルニアが生じた病態のこと。
発症の年齢でいえば頸椎椎間板ヘルニアの方が高く、また、腰椎椎間板は主に腰から下の部分に症状が出るのに対し、頸椎椎間板ヘルニアでは頸椎に障害があるため、首から肩、腕、手指などにかけて障害が出ることが多いという特徴があります。(*2)
その他、発症頻度は高くありませんが、胸椎椎間板ヘルニアが発症することもあります。
(*1)一般社団法人 日本脊髄外科学会
頸椎椎間板ヘルニアの注意が必要な症状とは
頸椎椎間板ヘルニアを発症すると、主に次のような症状が現れます。
- 首、肩甲骨、腕などに痛みが出る
- 腕や手指から力が抜ける、力が入らない (*4)
- 進行すると手足にしびれが出たり、手や足の動きが悪くなったりする (*3)(*4)
頸椎椎間板ヘルニアの特徴は、ある日急に寝違えたような首の痛みが生じることです。それに続いて、腕や手指が傷んだり、しびれたりします。(*4)
病態が進行すると痛みのレベルも上がっていき、さらに、痛みが増したり、範囲が広がったりしていきます。
また、7個ある頸椎のうち、どの部分でヘルニアが生じているか(つまり脊髄のどの部分が圧迫を受けているか)によっても、症状が異なります。
一般に頸椎椎間板ヘルニアは、内容物が飛び出す方向によって正中ヘルニア、傍正中ヘルニア、外側ヘルニアに分類されます。
それにともなって発生する症状も異なります。
なぜなら椎間板ヘルニアが飛び出した先には脊髄があり、そこからさらに左右の手へ向かって神経根という神経の一部が枝分かれしているから。
神経は場所によって支配する体の領域が異なるため、脊髄を圧迫するのか(脊髄症)、それとも、神経根(神経根症)を圧迫するのかによって症状が異なるのです。
一般に、脊髄症の場合には歩行障害が生じたり、巧緻運動障害(ボタンをはめる、文字を書く、箸を使うなどの細かい作業がやりにくくなること)を発生したりします。
また神経根症の場合には片側だけの上肢に痛みやしびれ、筋力低下が生じることが多いとされています。
一般に正中ヘルニアと傍正中ヘルニアでは脊髄症が、外側ヘルニアでは神経根症が起きやすいと考えられています。
正中ヘルニアでは、椎間板が真後ろに飛びだして、頸髄の中央を圧迫します。そのため、首の後ろから背面にかけて痛みが生じたり、四肢のしびれなどが発生したりすることがあります。
また傍正中ヘルニアでは頸髄の片側が主に圧迫されるため、圧迫された側の上肢と下肢に痛みやしびれなどの強い症状が発生します。
それから外側ヘルニアでは、椎間板が後外側に飛び出すことにより、神経根を強く圧迫します。
そのため、片側の頸部から肩甲内側部、腕、手指に強い神経痛やしびれを生じます。(*5)
そのほか神経障害の場合、上半身だけでなく、足のつっぱりや筋力の低下など脚にも症状が出る場合があるので注意が必要です。
(*3)公益財団法人 日本整形外科学会 整形外科シリーズ6 頸椎椎間板ヘルニア
(*4)一般社団法人 日本脊髄外科学会
頸椎椎間板ヘルニアの原因と発症する人に共通する特徴
頸椎椎間板ヘルニアが発症する原因としては、主に以下のものが考えられています。
- 加齢による機能の低下
- 日常的な悪い姿勢
- 首に負荷の高いスポーツ
このなかでも、特に大きな原因が加齢です。
椎間板は骨と骨のつなぎ目にあり、骨同士がぶつかり合う際の衝撃を吸収する役割を担っています。
常に高い圧力がかかる部位であるため、関節の組織のなかでもっとも早く老化が起きる場所と考えられています。
老化が進むと椎間板の外側の膜に亀裂が入って中の髄核が飛び出して神経を圧迫してしまいます。
そのため、痛みや痺れなどを引き起こしてしまうのです。
また、日常的な悪い姿勢も頸椎椎間板ヘルニアの原因になります。
特に近年では、パソコンやスマートフォン、タブレッドなどを使用する機会が多くなり、使用の際、無意識に首を前に突き出していることも少なくありません。
本来、首は自然な曲線を描いており、これにより頭の重さを首や肩でも支えることが可能になっています。しかし首を前に突き出す姿勢が長くなると自然な弯曲が損なわれてしまい、いわゆる「ストレートネック」などが発症してしまいます。
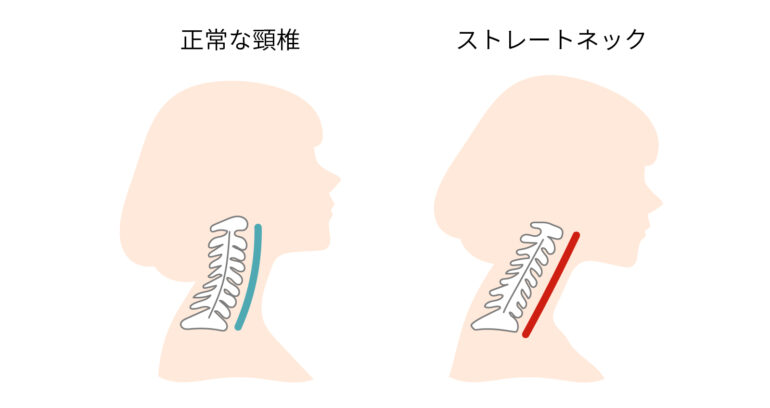
これが悪化すると椎間板の弾力性も失われ、やがて頸椎椎間板ヘルニアを発症してしまうことがあるのです。
頸部に過度な負荷がかかるスポーツも、頸椎椎間板ヘルニアの原因になります
たとえば、ラグビー、アメリカンフットボール、柔道、レスリング、スキー、スノーボードなどのスポーツは頸部に重い負担がかかったり、大きな衝撃が加わったりするので、頸椎椎間板ヘルニアのリスクになります。
そのほか、重いものを持ち上げたり運んだりすることが多い重労働も、頸椎椎間板ヘルニアを発症する要因になるため、注意が必要です。
また喫煙や、不安、抑うつ、ストレスなども頸椎椎間板の発症に関係していることが指摘されています。
頸椎椎間板ヘルニアの検査と診断基準
頸椎椎間板ヘルニアの診断は、主に、自覚症状を確認したのち、神経学的初見や画像診断によって行われます。(*6)
頸椎椎間板ヘルニアの症状として特徴的なのは、「頸部を斜め後方へ反らすと、腕や手に痛みが入ること」です。(*7)
このような症状が見られた場合には、神経学的検査によって神経学的初見を確認します。
神経学的検査とは、意識状態や脳神経に異常がないか、手足に運動麻痺が起きていないか、感覚に障害がないかなどを、医師が診察・確認するもののことをいいます。
これにより、生理的反射の一種である深部腱反射がどれくらい低下しているか、しびれはどれくらいの範囲で起きているか、筋力がどれくらい低下しているかなどなどを把握するができ、頸椎のどの部位が障害を受けているのか、およそ見当をつけることができます。
また画像診断ではレントゲン検査やMRI検査を行います。
特に必要とされるのはMRI検査で、これを行うことによってどれくらいヘルニアが飛び出しているのかなどを詳細に調べることができます。
頸椎椎間板ヘルニアの診断で重要なのは、画像診断でヘルニアが飛び出していることが確認されることよりも、本人の訴える症状と画像診断の結果が一致するということです。
前述のように、人間の脊髄は部位によって、身体のどの部位を支配しているかが異なります。
そのため頸椎椎間板ヘルニアの診断では、画像診断により障害を受けていることが明らかになった神経の部位と、本人の訴える症状の種類や範囲から推測される神経の障害部位が一致していなければ、頸椎椎間板ヘルニアと正しく判断することはできないのです。
(6)一般社団法人 日本ペインクリニック学会 (7)公益財団法人 日本整形外科学会 整形外科シリーズ6 頸椎椎間板ヘルニア
保存療法と手術療法、どちらを選択すべきか
頸椎椎間板ヘルニアの治療法には、主に以下のものがあります。
- 保存療法 手術以外の治療によって手術を行う
- 手術療法 手術によって治療を行う
どちらの治療法を選択するかは、症状などによって異なります。
たとえば現れている症状が腕や手指のしびれや痛みだけという場合には、薬を服用したり、安静にしたり、リハビリテーションなどの理学療法を行ったりすることで症状が軽快することもあります。
しかし、それらの保存療法を行っても症状が改善しない場合や、筋力の低下が見られる場合、ボタンをはめたり箸を使ったりする細かい作業が難しくなった場合、歩行障害などの症状や身体所見が見られる場合には、手術療法を検討する必要があります。(*8)

(*8)一般社団法人 日本脊髄外科学会
保存療法
■本文5−1■
頸椎椎間板ヘルニアの保存療法には、主に以下のものがあります。
- 頸部の安静
- 薬物療法
- 神経ブロック注射
- 頸部の固定
これらについて、ひとつずつ解説します。
1.頸部の安静
頸椎椎間板ヘルニアの治療で重要なのは、頸部に負担をかけず安静にすることです。
特に痛みが強い時期には首の安静保持を心がけることが必要です。
また、頸椎椎間板ヘルニアの要因となる、悪い姿勢やスポーツ、重労働などは極力避け、首を安静に保つようにしましょう。
2.薬物療法
薬物療法は痛みやしびれを取り除くことを目的に行われます。
主に、以下の薬剤が使用されます。
- 非ステロイド性消炎鎮痛薬(NSAIDs)
痛みのもととなるプロスタグランジンという物質が体内で産生されるのを抑えることで、痛みをとったり、炎症を鎮めたりする薬剤。アスピリン、ロキソプロフェンナトリウム(ロキソニン)、ジクロフェナクナトリウム(ボルタレン)、インドメタシン(インダシン)、イブプロフェン(ブルフェン)などさまざまな薬剤が開発・使用されている。(*9)
効果が高い反面、非ステロイド性消炎鎮痛薬は炎症や痛みに関連するシクロオキシゲナーゼ(COX)という酵素の働きを阻害することで症状を抑制するという機序により、気管支喘息の副作用が見られることもある。(*10)
また、消化管障害、腎障害、心血管障害、肝障害、出血傾向などの副作用が見られることもある。(*11)
- アセトアミノフェン
100年以上世界で用いられている、歴史の長い鎮痛薬。脳内にある体温調節中核や中枢神経に作用し、血管や汗腺を広げることで体外へ熱を逃して熱を下げる。また、発熱や痛みの情報を伝える物質を抑制するため、鎮痛効果が得られる。
子どもや妊婦、授乳中の女性でも使用でき、安全性が高い。
ただしアセトアミノフェンは炎症を抑える効果は強くなく、また、ごく稀にアナフィラキシーや過敏症を発症することがある。
- オピオイド鎮痛薬
オピオイドとは、中枢神経や末梢神経に存在する特異的受容体(オピオイド受容体)への結合を介してモルヒネに類似した作用を示す物質の総称。(*12)
強い鎮痛作用があり、手術中の麻酔薬やがん疼痛治療薬としても用いられる。場合によって吐き気や嘔吐、便秘、眠気といった副作用が出ることもある。
- プレガバリン
神経障害性疼痛治療薬の一種であり、過剰に興奮した神経を鎮静させることで痛みを抑える。しかし高齢者が服用するとめまいや眠気などの副作用が生じることもある。
- 筋弛緩薬
筋肉の緊張が脳から筋肉へ伝わるのを防ぎ、痛みやしびれ感を緩和したり、筋肉の緊張を緩めて血行を改善したりする。ただし副作用として、精神神経系症状や過敏症が生じる場合もある。

(*9)一般社団法人 愛知県薬剤師会
(*10)一般社団法人 日本ペインクリニック学会
(*11) 日本内科学会雑誌 第100巻 第10号・平成23年10月10日
(*12)一般社団法人 日本ペインクリニック学会
3.神経ブロック注射
痛みを和らげる方法として多く用いられている治療法。痛みを抑制するだけでなく、痛みを起こす悪循環を断ち切ったり、痛みを迅速に軽減したりする効果も期待できる。
また、他の保存療法と併用し行うことで、効果的に痛みを緩和することができる。(*13)
星状神経節ブロック、腕神経叢ブロック、神経根ブロックなどの種類があり、症状によって選択する。
(*13)一般社団法人 日本ペインクリニック学会
4.頸部の固定
頸椎カラーなどの装具を用いて頸椎の安定を保持する。頸椎カラーは首用のコルセットであり、頸部の緊張を抑制して安静に保つ。主に、頸椎椎間板ヘルニアが発症して間もない時期などに用いられる。
ただし長期間にわたって使用すると首の筋肉が衰えたり、首周辺の筋肉が過緊張の状態となったりして、症状を悪化させる場合もあるので注意が必要。
こうした装具療法に加えて、首を牽引する治療を行い、骨同士の圧迫を軽減したり、ずれを矯正したりすることもある。(*14)
(*14)公益財団法人 日本整形外科学会 整形外科シリーズ6 頸椎椎間板ヘルニア
手術療法
このような保存療法を行ってもあまり効果が見込めない場合や、症状の進行が早い場合、痛みが非常にひどい場合、明らかに筋力が低下している場合、ボタンをはめるなど細かな動きが難しくなってきた場合、手足の動きが悪くなってきた場合などには、手術療法を検討します。
頸椎椎間板ヘルニアの手術にはさまざまな術行きがありますが、大きく以下の2つに分類されます。
- 前方手術 仰向けになり、首の前側から患部にアプローチする
- 後方手術 うつ伏せになり、首の後方から患部にアプローチする
それぞれ詳しく解説します。
まず前方手術とは、首の前を切開して頸椎に前方から到達する手術のこと。
首の前側には、気管や頸動脈など重要な臓器が存在しているため、手術で万が一それらを傷つけてしまった場合には重大な障害が残るかもしれません。
しかしその一方、首の背面にある筋肉を傷つけることがないため、術後の痛みが少ないという特徴があります。
そのため、脊髄神経を圧迫している原因が脊髄よりも前方にあり、なおかつ、病巣範囲が1〜2か所と小範囲の場合には、前方手術が適応になることもあります。
後方手術とは、首の後ろを切開して頸椎に後方から到達する手術のことをいいます。
首の前側とは違って、頸椎の後方には大きな血管や気管などの重要な臓器がないため、手術によってそれらを傷つけるリスクが少ないというメリットがあります。
反面、頸椎の後方には比較的に大きな筋肉が多いため、術後に疼痛が続くリスクがあります。
しかし後方手術の場合には、広範囲をまとめて処置することができるので、一般的には病巣範囲が3か所以上と広範囲にわたる場合には、後方手術が適応になります。
ただし、場合によっては前方または後方からのアプローチだけでは十分な改善を見込むことができなかったり、病変が前後の両方に存在したりする場合もあります。
そのようなケースでは前方手術と後方手術を併用しなければならないこともあります。(*15)
(*15)脊髄外科 VOL.23 NO.2 2009年12月
次に、詳細な術式について解説します。
頸椎の手術は大きく分けて以下の2つがあります。
- 除圧術
- 固定術
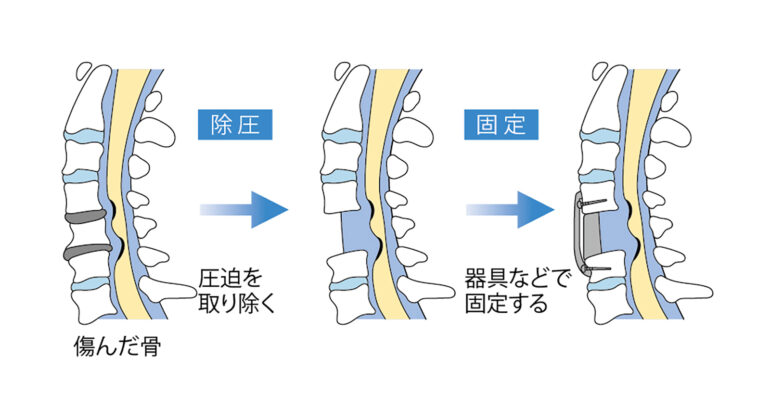
除圧術とは椎弓を切除したり、形成したりして、神経に対する圧迫を取り除く手術のことをいいます。
一方固定術とは、スクリュー等のインプラントを使用して脊椎を癒合させ、背骨の形をより良い状態に矯正することを目的に行われる手術のことをいいます。
除圧術をさらに細かく分類すると、椎弓切除術と椎弓形成術の2種類があります。
椎弓切除術とは、椎弓の一部と黄色靭帯を切除して、脊髄の圧迫を取り除く手術のことをいい、椎弓形成術とは椎弓に切り込みを入れて開き、柱管を再形成することにより、脊髄の圧迫を除去する手術のことをいいます。
椎弓形成術では、椎弓に切り込みを入れて開いたのち、開いたスペースに人工骨やプレートなどを設置します。
椎弓への切り込みの入れ方によって、椎弓の正中で開く方法(縦割法:じゅうかつ)と、椎弓の片側に切り込みを入れてドアのように開く方法(片開き法)があります。
切り込みを入れた椎弓は約半年で骨癒合していきます。(*16)

これまで日本で一般的に行われていたのは椎弓切除術でした。
しかし1970年代に入って日本の整形外科医によって椎弓形成術が開発されると、多くの手術はこの術式によって行われるようになりました。
現在では「再発が非常に少ない」「患者の満足度が高い」などの理由から、椎弓形成術が主流となっています。(*17)
一方、固定術では病変を露出させたのち、椎骨を削って神経を圧迫している骨や椎間板の骨棘を切除し、除圧します。
そのあと、椎間板を切除したスペースに人工骨や、腸骨という骨盤の一部から取り出した自分の骨、または金属製のスペーサーなどを移植して金属のプレートとネジで抑え込み、安定化を図ります。
このように、頸椎椎間板ヘルニアの手術にはさまざまな術式があり、症状や病態に応じて術式を決定する必要があります。
また、必ずしもひとつの術式だけが採用されるわけではなく、たとえば広範囲に椎弓を切除すると術後に脊椎が不安定になる可能性があるため、除圧術と固定術を併用することも少なくありません。
一般にはどの術式も手術の成功率は比較的高く、日本整形外科学会が規定した改善率評価に当てはめると、50~60%の改善が期待できる、とされています。
(*16)脳外誌 22巻6号 2013年6月
頸椎椎間板ヘルニアを悪化させないために日常生活でやってはいけないこと
頸椎椎間板ヘルニアは自然に吸収され、消失していく症例もありますが、必ずしも治るわけではなく、多くの場合は治療が必要です。(*18)
上肢のしびれなど、神経症状が出現したあとに治療をせず、放置していると、脊髄自体が障害され、手術をしても症状の改善が困難になる不可逆性変化を生じさせてしまう場合もあります。
そのため、現在ではできるだけ適切な時期に手術へ踏み切ることが必要と考えられています。
定期的に医師の診察を受け、ヘルニアの状況を確認するとともに、日常生活においては以下のことに気をつけ、頸椎椎間板ヘルニアを悪化させないように注意しましょう。
- 首に負担のかかる姿勢や運動を避ける
首に過度な負荷がかかると、頸椎椎間板ヘルニアは悪化する。重い荷物を持たない。普段から正しい姿勢を心がける。首に負荷がかかるスポーツは避ける。
- 体重の管理に注意する
体重が増えるほど、その分頸椎椎間板にかかる負荷が増大する。そのため適切な体重を維持するように心がける。s
- 転倒リスクに気を付ける
転倒した際、首に急激な負荷がかかると頸椎椎間板ヘルニアは悪化する。自転車、やバイクなどに乗るときには転倒に注意する。
また、自動車に乗るときにも急発進や急ブレーキは注意。
- 禁煙を心がける
喫煙すると全身をめぐる毛細血管の血流が悪化し、椎間板の劣化が進む。そのため、できるだけ禁煙を心がける。
- うつ伏せ寝は避ける
うつ伏せに寝ると頸椎がねじれた姿勢で長時間キープされることになる。同様に、横向きで手枕の姿勢で寝るのも脊椎にはNG。
- スマートフォンやパソコンを使うときの姿勢に注意する。
姿勢に気をつけ、前のめりにならないように。

(*18)一般社団法人 日本ペインクリニック学会
まとめ
頸椎椎間板ヘルニアを発症すると、首の痛みだけでなくしびれなどの神経障害が生じることもあり、日常生活に大きな不便をもたらすこともあります。軽度な痛みは保存的療法で症状の軽快を期待することもできますが、症状の進行スピードには個人差があります。信頼できる医師のもと、適切な治療を継続するようにしましょう。



